Parodontitis is geassocieerd met COVID-19 complicaties
In een recente studie naar de mog elijke rol van parodontitis op de prognose van een COVID-19 infectie is een associatie gelegd tussen de ernst van parodontitis en het verloop van een COVID-19 infectie.
elijke rol van parodontitis op de prognose van een COVID-19 infectie is een associatie gelegd tussen de ernst van parodontitis en het verloop van een COVID-19 infectie.
De associatie tussen parodontitis en COVID-19, die uiteraard nog bevestigd dient te worden in andere centra over de wereld, roept het belang van een gezond parodontium in het voorkomen en misschien zelfs behandelen van COVID-19 complicaties op. Ook al kunnen er nog geen directe causale verbanden gelegd worden op basis van deze retrospectieve case-control studie.
Het onderzoek werd uitgevoerd in Qatar waar een nationale elektronische databank aanwezig is van zowel de medische als ook de tandheelkundige gegevens, waardoor de onderzoekers de gegevens van patiënten die met een COVID-19 infectie in het ziekenhuis terecht kwamen konden koppelen aan de parodontale gegevens. Deze databank bevat de gegevens van 15 ziekenhuizen en dekt 85% van de totale capaciteit aan bedden in Qatar.
Studieopzet
De studie vond plaats tussen 27 februari 2020, de datum van de eerste COVID-19 infectie in Qatar, en 31 juli 2020. In de studie werden personen van 18 jaar en ouder geïncludeerd, die ontslagen waren uit het ziekenhuis of overleden waren en waarvan röntgenfoto’s aanwezig waren en die het afgelopen jaar minimaal 1 afspraak hadden bij de tandarts. Een case werd gedefinieerd als een patiënt die geregistreerd stond met COVID-19 complicaties, zoals overlijden, IC behandeling en beademing, terwijl een controle een patiënt met een COVID-19 infectie betrof die ontslagen werd zonder ernstige complicaties.
Parodontitis werd geclassificeerd volgens het nieuwe internationale systeem van Staging and Grading en aan de hand van bitewings en/of OPT’s. In de studie werd een onderscheid gemaakt tussen geen of beginnende parodontitis, d.w.z. stadium 0 en I, en gematigde tot (ver)gevorderde parodontitis, d.w.z. stadia II tot en met IV. De röntgenfoto’s werden door 2 geblindeerde onderzoekers beoordeeld, die vooraf gekalibreerd waren. Als de uitkomst tussen beide beoordelaars ongelijk was, werden de foto’s beoordeeld door een derde geblindeerde onderzoeker en gold de diagnose van de meerderheid.
Naast het geslacht en de leeftijd van de onderzochte personen werden ook andere risicofactoren die geassocieerd zijn met COVID-19 complicaties verzameld, zoals roken, overgewicht, longaandoeningen, hart- en vaatziektes, diabetes, auto-immuunziektes, chronische ziektes en kanker. Daarnaast werden relevante gegevens van bloedonderzoeken verzameld.
Studieresultaten
Van de 1076 patiënten met de diagnose COVID-19 volgens de WHO richtlijnen en 2 opeenvolgende positieve PCR testen voor SARS-CoV-2, voldeed bijna de helft niet aan de inclusiecriteria, waardoor er uiteindelijk in totaal 568 patiënten in de studie met elkaar vergeleken konden worden. Hiervan hadden 40 patiënten ernstige complicaties (7%) en 528 geen en fungeerden daardoor als controles.
De COVID-19 patiënten met ernstige complicaties waren gemiddeld 10 jaar ouder dan de patiënten zonder complicaties (53 versus 41 jaar). Verder had 80% van de COVID-19 patiënten met ernstige complicaties parodontitis (stadium II-IV) en van de patiënten zonder complicaties slechts 43%. Van ruim de helft van de onderzochte populatie (65%) waren bloedtestresultaten beschikbaar en hieruit bleek dat het totale aantal witte bloedcellen en het ontstekingseiwit CRP significant hoger waren in patiënten met ernstige complicaties in vergelijking met patiënten die de COVID-19 infectie overleefden of geen IC behandeling of beademing nodig hadden. Daarnaast bleken deze waarden in het bloed ook significant hoger te zijn in COVID-19 patiënten met parodontitis (stadium II-IV) ten opzichte van patiënten zonder parodontitis (stadium 0-I).
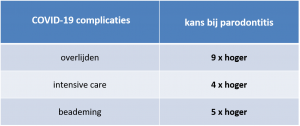
Van de 258 patiënten met parodontitis stadium II – IV hadden 33 ernstige complicaties geassocieerd met de COVID-19 infectie (13%), terwijl slechts 7 van de 310 patiënten zonder of beginnende parodontitis complicaties vertoonden (2%). Het blijkt dat het risico op COVID-19 complicaties bij parodontitispatiënten 4x zo hoog is in vergelijking met patiënten zonder of beginnende parodontitis. Hiervoor werd gecorrigeerd voor geslacht, leeftijd, roken en co-morbiditeit. Het risico op overlijden bij COVID-19 patiënten met parodontitis was 9x zo hoog, het risico om op de IC terecht te komen 4x en het risico op beademing 5x zo hoog in vergelijking met patiënten zonder parodontitis.
Conclusies
De studie toont aan dat het risico op COVID-19 complicaties bij patiënten met gematigde tot (ver)gevorderde parodontale botafbraak groter is dan bij patiënten zonder of beginnende botafbraak (0-15%). Daarnaast toont de studie aan dat parodontitis mogelijk een risico vormt voor COVID-19 complicaties, zoals beademing, IC behandeling of overlijden.
Mogelijke systemische en lokale verklaringen
Parodontale ontstekingen veroorzaken systemische effecten in de vorm van pro-inflammatoire cytokineproductie, die in combinatie met de cytokinestorm die ernstige COVID-19 infecties met acute ademhalingsproblemen opwekt een nog verdere verslechtering van de conditie van de patiënt zouden kunnen opleveren. Er treedt als het ware synergie op tussen de COVID-19 opgewekte cytokineproductie en de parodontitis geïnduceerde cytokinen in de bloedvaten, welke leiden tot sepsis, septische shock en multipel orgaanfalen.
Naast een systemisch synergistisch effect van parodontitis op de COVID-19 infectie kan de overload aan bacteriën in de mondholte bij parodontitis leiden tot een soort van hyperinfectie in de longen, doordat orale bacteriën in de longen terecht komen. Dit risico is zeker reëel wanneer een COVID-19 patiënt geïntubeerd moet worden voor de beademing. Zo heeft onderzoek in verpleeghuizen bij kwetsbare ouderen met parodontitis of een slechte mondhygiëne een verhoogd risico op longontsteking aangetoond. Dergelijke ouderen hebben vaak slikproblemen waardoor de kans groter is op de aspiratie van mondbacteriën. Daarnaast is aangetoond dat interventie in de vorm van chloorhexidinespoeling en/of gebitsreiniging het risico op aspiratiepneumonie bij ouderen vermindert. Het zou dan ook een goede preventieve maatregel kunnen zijn als in ziekenhuizen bij COVID-19 patiënten die beademd of geïntubeerd moeten worden de parodontale conditie ofwel de mondhygiënische verzorging gecontroleerd wordt, dan wel dat de overload aan mondbacteriën verminderd wordt.
Verder zijn er ook aanwijzingen dat COVID-19 infecties langer aanhouden als de mondhygiëne slecht is, doordat de bacteriële ophoping reservoirs vormen voor het coronavirus, wat mogelijk versterkt kan worden als er verdiepte pockets aanwezig zijn. Ook is het bekend dat het SARS-CoV-2 virus zich hecht aan ACE-receptoren in de keelholte, waarvan aangetoond is dat orale bacteriën de expressie ervan kunnen induceren en daarmee de COVID-19 infectie kunnen verergeren.
Met andere woorden parodontitis vormt ook een synergistisch lokaal risico op een ernstigere uitkomst van de COVID-19 infectie naast de mogelijke systemische bijdrage. De beperking van de huidige studie is dat de diagnose parodontitis alleen vastgesteld is op röntgenfoto’s, waardoor het onbekend is of er klinisch (sterk) verdiepte pockets met bloeding na sonderen aanwezig waren en of daarmee parodontale ontsteking aanwezig was. Alhoewel er in de studie aanwijzingen zijn dat er sprake was van klinisch meer parodontale ontstekingen, omdat COVID-19 patiënten met parodontitis stadium II – IV hogere ontstekingswaarden vertoonden in hun perifere bloed ten opzichte van patiënten zonder parodontitis (stadium 0 – I).
Klinische relevantie
Elke clinicus kan een bijdrage leveren aan het verminderen van COVID-19 infecties of de complicaties ervan door parodontale ontstekingen te voorkomen of te behandelen. Hiermee kunnen mondzorgprofessionals bovendien potentieel helpen het aantal ziekenhuisopnamen oftewel een ernstig verloop van de COVID-19 infectie te verminderen.

